Zijn mijn thrombocyten verhoogd, is mijn hb te laag, heb ik te weinig bloedplaatjes? Al deze vragen worden beantwoord door laboratoriumonderzoek naar het “bloedbeeld“.
Veel mensen denken dat een bloedbeeld een compleet inzicht geeft, maar het bloedbeeld is slechts een klein en goedkoop bloedonderzoekje.
Er zijn nog honderden andere parameters die bepaald kunnen worden, maar het bloedbeeld biedt al veel informatie. Wil je weten welke? Lees dan verder…
Het bloedonderzoek “compleet bloedbeeld” wordt het meeste uitgevoerd van alle onderzoeken die mogelijk zijn, omdat het een goed uitgangspunt is om uit te zoeken wat er verder aan de hand is en richting te geven aan eventueel verder onderzoek. Het bloedbeeld is onderdeel van de meeste check-ups.
Een bloedbeeld moet in samenhang gezien worden. Als een van de onderdelen van het bloedbeeld wat afwijkt dan hoeft dat nog niets te betekenen. Bij een extreem lage of hoge uitslag waarvoor direct medisch handelen wenselijk is wordt je, voordat je de uitslag ontvangt altijd eerst gebeld. Afwijkende waarden worden aangegeven met voor het resultaat een pijltje omhoog ↑ voor een hoge waarde en/of een pijltje omlaag ↓ voor een lage waarde.
Een bloedonderzoek blijft een moment opname, soms is het verstandig om de testen, die voor verbetering vatbaar zijn, na een maand te herhalen.
Bloedwaardentest kent het compleet bloedbeeld en een groot bloedbeeld. Bij het groot bloedbeeld wordt ook de leukocytendifferentiatie meegenomen. Je komt bij verschillende laboratoria diverse benamingen tegen zoals volledig bloedbeeld, bloeduitstrijkje, complete blood count (CBC), algemeen bloedbeeld, uitgebreid bloedbeeld of bloedtelling.
Hoe wordt het bloed verkregen?
Het bloed wordt afgenomen in de vaten, door een zogenaamde venapunctie. Hiervoor gebruikt men vacuümbuizen die een nauwkeurig bepaald vacuüm hebben. Daardoor kan een vastgesteld volume bloed opgezogen worden, zodat een juiste verhouding tussen bloed en antistollingsmiddel ontstaat. Het is gebruikelijk dat men de punctieplaats, meestal de elleboogplooi, desinfecteert. Daarna wordt een stuwband om de bovenarm aangetrokken waardoor de aders zichtbaar opzwellen. Vervolgens wordt de naald door de huid en de vaatwand heen gestoken, de buis onder de naald geplaatst en de stuwband weer losgemaakt. Wanneer de buis vol is, kan een tweede buis worden gevuld. De stuwband bij venapunctie dient ervoor om gemakkelijk een vat te kunnen aanprikken. Laat men de stuwband tijdens de bloedafname zitten, waarbij men de druk in de vaten kunstmatig hoog blijft, dan treden ongewenste veranderingen op in de samenstelling van het te analyseren bloed.
Bloedafname methoden.
Onderscheid bloedafname:
- Veneus bloed uit de ader
- Capillair bloed uit de haarvaten
Het hangt af van het soort onderzoek hoeveel en welk soort bloed moet worden afgenomen. Bloedwaardentest werkt met intraveneuze bloedafname voor het bloedbeeld.
De levend bloed analyse wordt bijvoorbeeld met capillair bloed, (ook wel vingerprik), gedaan. Dit onderzoek is wetenschappelijk omstreden, ook omdat het hier de interpretatie van een persoon betreft die door een microscoop de analyse op het oog doet. Dit is de reden waarom Bloedwaardentest de levend bloed analyse niet aanbiedt.
We gebruiken voor de venapunctie vacuümbuizen die een nauwkeurig bepaald vacuüm hebben.
Daardoor kan een vastgesteld volume bloed opgezogen worden, zodat een juiste verhouding tussen bloed en antistollingsmiddel ontstaat.
Waardoor kan de uitslag afwijken?
- Langdurig zoeken naar aders.
- Stuwen bij vullen van bloedbuis. Lang stuwen geeft concentratieverhoging.
- Te ruw schudden om het bloed met het antistollingsmiddel te mengen.
- Te lang onderweg tot centrifugeren, maar transport heeft weinig tot geen effect op hemolyse.
- Referentiewaarden zijn afhankelijk van leeftijd, geslacht en zwangerschap.
- Voor het bloedbeeld is het niet van belang of je nuchter bent, maar voor bijvoorbeeld glucose (suiker) wel.
- Geneesmiddelen kunnen sommige uitslag beïnvloeden.
Hoe gaat het onderzoek in z’n werk?
Het bloedbeeld wordt bepaald uit een EDTA buis en wordt op een machine in het lab automatisch geanalyseerd.
Deze bloedanalyse vind plaats op de afdeling hematologie van het laboratorium.
Bij een compleet bloedonderzoek worden in het bloedmonster gemiddelde grootte, vorm en aantal gemeten van de rode bloedcellen (erythrocyten) en de witte bloedcellen (leukocyten) en het aantal bloedplaatjes (thrombocyten) wordt geteld. De gemeten waarden worden vergeleken met normaalwaarden. Dit bloedonderzoek gebeurt in een geautomatiseerde meetopstelling. Als er afwijkingen worden gevonden, zal het bloed verder worden onderzocht onder de microscoop.
Vroeger werd het bloedbeeld bekeken door het uit te strijken op een glaasje en dit dunne filmpje bloed te bekijken onder de microscoop. Omdat deze methode nogal arbeidsintensief is en variatie in de beoordeling met zich meebrengt, zijn apparaten ontwikkeld die cellen kunnen classificeren en tellen op basis van hun grootte en structuur.
De leukocytendifferentiatie, of “ het diffje”, is een eenvoudig bloedonderzoek dat informatie geeft over welke witte bloedcellen actief zijn. Samen met de leukocytentelling van het bloedbeeld geeft het onderzoek globale informatie over of en hoelang de patiënt ziek is en wat voor soort ziekte hij zou kunnen hebben. Bij Bloedwaardentest wordt het klein bloedbeeld + de leukocytendiffentiatie het groot bloedbeeld genoemd.
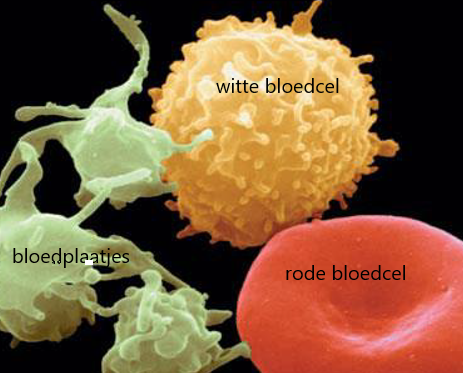
witte bloedcel = leucocyt
rode bloedcel = erythrocyt
bloedplaatjes = thrombocyt
Leucocyten zijn de witte bloedlichaampjes
Witte bloedcellen (leukocyten) beschermen het lichaam tegen infecties. In het bloedbeeldonderzoek wordt het aantal en soorten witte bloedcellen gemeten. Er zijn vijf verschillende soorten (neutrofielen, lymfocyten, monocyten, eosinofielen en basofielen) die elk een eigen functie hebben. Bij een infectie kan het percentage neutrofielen bijvoorbeeld verhoogd zijn, bij een allergie het percentage eosinofielen en bij leukemie (bloedkanker) kan het percentage lymfocyten sterk zijn toegenomen.
Is het erg als je leucocyten zijn verhoogd? Nee hoor, je leucocyten zijn de soldaatjes van je lichaam en moeten juist aan de slag als er iets op te ruimen is, zoals een infectie. Als je een infectie hebt zie je eerst het aantal witte bloedlichaampjes dalen en daarna worden ze bijgemaakt voor de aanval en wordt het aantal juist hoger. Gestorven witte bloedlichaampjes herkennen wij als etter of pus. Zij zijn omgekomen bij de strijd, maar hebben wel je leven gered.
Leukocyten (witte bloedcellen).
- Kleurvrije cellen met een kern
- Zorgen voor de immuumafweer en beschermen tegen ziekteverwekkers zoals virussen, bacteriën en schimmels, antilichamen en ruimen beschadigde eigen cellen op.
De Leukodiff geeft informatie over de toestand van het immuumsysteem van het lichaam.
De witte bloedlichaampjes bestaan voor:
- 50-70% uit Granulocyten (ook bekend als neutrofielen of neutrofiele granulocyten)
- 25-40% uit Lymfocyten
- 1-5% uit Eosinofiele granulocyten
- 0-3% uit Basofiele granulocyten
- 2-8% uit Monocyten
Oorzaken van verhoogde leukocyten zijn:
- Auto-immuunziekten, bijv. allergieën
- Bacteriële of schimmelinfecties
- Infarcten
- Leukemie
- Stofwisselingsstoringen, (o.a. schildklierziekten)
- Stress veroorzaakt door ontstekingen
- Verwijderde milt
- Vergiftiging of teveel toxische stoffen
- Worm of parasietinfecties
Lymfocytose is de naam voor sterk verhoogde witte bloedlichaampjes, deze komt voor bij: virale infecties, toxoplasmose, tyfus abdominalis, brucellose, neoplastische ziekten, acute of chronische lymfatische leukemie.
Oorzaken van verlaagde leukocyten:
- Beginnende virale, bacteriële, gist-of parasietinfectie
- Milt versterkt actief
- Bestraling bij tumoren (mogen dan niet onder 3,0 per nanoliter zakken)
- Medicijngebruik
- Verstoorde darmflora
- B12-gebrek
Lymfocytopenie is de naam voor het te kort aan witte bloedcellen, dit komt voor bij een verzwakt immuumsysteem, HIV-infectie, chemotherapie, straling, Lupes (SLE) erythematosus, tuberculose, uremie (nierfalen), Ziekte van Cushing, behandeling met steroïden, darmonstekingsziekten.
Let op, vergelijk geen appels met peren! Per onderzoek wordt in een bepaalde eenheid gerapporteerd. Je kun je uitslag alleen vergelijken met de referentiewaarden die op jouw labrapport genoemd worden. Het ene lab rapporteert in procenten, de andere in mmol/l dat wil zeggen millimol per liter, of het gemeten aantal per nanoliter of per picoliter.
Leucocyten- niet wetenschappelijke interpretatie:
Verhoogde leukocyten
Versterkte weerstand
Communicatief problematisch
Agressie en woede
Galstoring, verteringsstoring, problemen met spijsvertering vanuit dunne darm
Auto-immuunziekten, bijv. Hashimoto
Verhouding IJzer-koper uit balans
Verlaagde leukocyten
Staat open voor invloeden van buitenaf
Geen grenzen kunnen stellen
Niet standvastig en weinig doorzettingsvermogen
Erytrocyten zijn de rode bloedcellen
Rode bloedcellen (erythrocyten) bevatten het zuurstoftransporterende eiwit hemoglobine. Als er onvoldoende rode bloedcellen aanwezig zijn, kan dat wijzen op bloedarmoede. Als er teveel zijn, is er sprake van polycytemie. Dat komt echter maar zelden voor. Een abnormale toename van het aantal rode bloedcellen wordt ook gezien bij forse rokers, want door de chronische koolmonoxidevergiftiging denkt het lichaam te weinig zuurstof binnen te krijgen en maakt daarom extra rode bloedcellen aan.
Normaal hebben rode bloedcellen bijna allemaal dezelfde grootte en vorm, afwijkingen kunnen worden veroorzaakt door bijvoorbeeld een gebrek aan vitamine-B12, foliumzuur of ijzer. Ook de hoeveelheid hemoglobine wordt bepaald en aan de hand daarvan kan worden beoordeeld of er voldoende zuurstof door het lichaam wordt verspreid. De hematocriet meting geeft informatie over het volume dat rode bloedcellen innemen in het bloed.
Rode bloedcellen vormen het grootste aandeel bloedcellen. Ze worden aangemaakt in het beenmerg. Voor het aanmaken van rode bloedcellen zijn de nieren nodig.
Doordat de nieren het hormoon EPO (erythropoëtine) aanmaken, maakt het beenmerg nieuwe rode bloedcellen aan, hierdoor wordt het bloedgehalte op pijl gehouden.
Nieren kunnen de aanmaak van EPO dus belemmeren.
Voor de aanmaak van rode bloedcellen is ijzer, vitamine B12 en foliumzuur nodig. Na ongeveer 120 dagen worden de rode bloedcellen afgebroken door de milt. Rode bloedcellen bestaan ongeveer voor 1/3 uit de rode kleurstof hemoglobine. Ze transporteren het zuurstof van je longen naar het weefsel. Deze bloedwaarde wordt ook gebruikt bij het vaststellen van bloedarmoede.
Verhoogd aantal rode bloedcellen
Symptomen:
- Je merkt er niet veel van als de rode bloedcellen te hoog zijn.
- Het is een reactie van het lichaam om een zuurstofgebrek te compenseren.
Oorzaken:
- Abnormale productie van bloedlichaampjes.
- Zuurstofgebrek door verblijf in hooggebergte.
- Roken (hemoglobine wordt door het in tabaksrook aanwezige CO2 bezet).
- Zware hartproblemen (chronisch zuurstofgebrek met als compenserend gevolg een versterkte aanmaak van erythrocyten).
- Tumoren (vaak bij nier-en levercarcinomen).
- Nierziekten.
- Stofwisselingsziekten; bijv. Syndroom van Cushing (chronisch verhoogd cortisol).
- Hormoontherapieën of toediening van prestatiebevorderende middelen ( Testosteron, EPO, Cortisol).
Erytrocyten -niet wetenschappelijke informatie
Verlaagde rode bloedcellen:
Weinig energie (anergisch), Chi-verlies
Mentale/cognitieve beperkingen
Beperkt doorzettingsvermogen
niet blij
MCV zegt iets over de grootte van de rode bloedcellen
MCV (Mean Corpuscular Volume) is de Engelse term voor de gemiddelde grootte van rode bloedcellen. Een te hoge MCV-waarde komt voor bij bloedarmoede ten gevolge van een vitamine-B12 gebrek. Een te lage MCV-waarde komt voor bij bloedarmoede ten gevolge van een ijzergebrek.
Het wordt berekend door alle bloedcellen te delen door het aantal rode bloedcellen.
Hoge MCV-waarde komt voor bij:
- Vitamine B12-en foliumzuurgebrek
- Trage schildklier
- Leverziekten
- Beperkte celdeling en vernieuwing
Lage MCV-waarde komt voor bij:
- IJzer en/of kopergebrek
- Vitamine B6 gebrek
MCV -niet wetenschappelijke betekenis
Verlaagd MCV
Leeft niet vanuit je authentieke zelf
je maakt jezelf “klein”
Je gebruikt niet je volledige potentie
je bent Verslavings-en depressiegevoelig
Weinig energie (B6-en kopergebrek)
Ook bij patiënten met thalassemie (erfelijke afwijking van het hemoglobine eiwit in de rode bloedcellen) is de MCV te laag.
MCH zegt iets over hoeveel zuurstof vervoerd kan worden door de rode bloedcellen
MCH (Mean Corpuscular Hemoglobin) is de Engelse term voor de berekening van de hoeveelheid zuurstof vervoerend hemoglobine in de rode bloedcellen.
MCH is het gemiddelde cellulaire hemoglobinegehalte.
Een Hoge MCH-waarde komt voor bij:
- Vitamine B12-en foliumzuurgebrek
- Een Hoge MCH waarde is altijd het gevolg van een gebrek ergens aan.
Lage MCH-waarde komt voor bij:
- IJzer en/of kopergebrek
- Vitamine B6-gebrek
- een gebrek ergens aan
MCH -Niet wetenschappelijke betekenis
Verlaagd en verhoogd MCH
Gebrek aan levensvreugde
Niet kunnen of willen genieten
Leeft niet vanuit zijn harmonische midden
MCHC: hoeveel Hb zit er in je rode bloedcellen?
Mean Corpuscular Hemoglobin Concentration is de Engelse term voor de berekening van de hemoglobine concentratie in de rode bloedcellen.
- MCHC-gemiddelde cellulaire hemoglobineconcentratie
- Differentiaaldiagnostiek interessant bij zware vormen van anemie
Let op zo’n berekening mag je nooit losstaand interpreteren, het moet altijd als onderdeel van het gehele bloedbeeld gezien worden.
De uitslag is optimaal als het EDTA bloed binnen 24 uur het lab bereikt heeft onder kamertemperatuur. Kleine afwijkingen kunnen altijd voorkomen zonder betekenis.
MCHC normaal: bij vele vormen van bloedarmoede is de MCHC toch normaal.
MCHC verlaagd: mogelijk bloedarmoede dooreen tekort aan ijzer of b12.
MCHC verhoogd: koude-agglutininen: een vorm hemolytische bloedarmoede veroorzaakt door auto-antistoffen of sferocytose:
Congenitale sferocytose is een erfelijke vorm van bloedarmoede. De oorzaak is een verandering in het DNA, ons erfelijk materiaal. Hierdoor is de vorm van rode bloedcellen anders.
Rode bloedcellen vervoeren zuurstof door het lichaam. Door de andere vorm, breekt het lichaam bij iemand met congenitale sferocystose rode bloedcellen te snel af. Dit doet de milt. De milt is een orgaan dat bepaalt welke rode bloedcellen nog goed werken en welke niet. De milt ligt achter de maag.
De kenmerken van congenitale sferocytose verschillen per persoon. Sommige mensen merken er niets van. Omdat bij congenitale sferocytose het lichaam te veel rode bloedcellen afbreekt kun je bloedarmoede krijgen. Daardoor kan iemand onder andere bleek gaan zien of zich wakker of moe voelen. Ook komt geelzucht vaak voor, vooral in de tijd kort na de geboorte. Dan krijgen de ogen en huid een gele kleur. Verder hebben mensen met congenitale sferocytose vaak een grotere milt. Soms komen ook galstenen, een korte lengte en afwijkingen van het skelet voor.
RDW(Relative Distribution Width) is de Engelse term voor de berekening van de variatie in de grootte van de rode bloedcellen. Bij sommige soorten bloedarmoede bestaat er een grote variatie in de afmetingen van rode bloedcellen. Dan is de RDW toegenomen.
Hemoglobine transporteert het zuurstof door je lichaam
- Dient als transport van zuurstof en koolstofdioxide
- Na gebruik door de erythrocyten, wordt hemoglobine afgebroken tot galkleurstof, ijzer en globine
–Galkleurstof geeft ontlasting zijn typische kleur
Oorzaken van verhoogd of verlaagd hemoglobine
Verhoogd hemoglobine
- Zie ‘verhoogde erytrocytwaarde’
Verlaagd hemoglobine
- Zie ‘verlaagde erythrocytwaarde’
- IJzergebrek
Denk bij een verhoging of verlaging altijd aan:
- Roken
- Overmatige lichamelijke inspanning
- Intensief zonnebaden
- Medicatie
- Toxinebelasting, bijv. PCB
- Testosteronsubstitutie

Hemoglobine -niet wetenschappelijke betekenis
Verlaagd hemoglobine
Verlies van de innerlijke stabiliteit
Basale ontevredenheid
Zoekt beloning door verslavend gedrag, bijv.
Eten, alcohol, drugs, koopziekte…
De normaalwaarden (referentiewaarden) van hemoglobine zijn onder andere afhankelijk van leeftijd en geslacht.
Een verhoogd hemoglobine kan het gevolg zijn van:
- uitdroging
- verhoogde aanmaak van rode bloedcellen in het beenmerg
- ernstige longziekten
- Langdurig verblijf op grote hoogte (>2000 meter)
Een verlaagd hemoglobine kan het gevolg zijn van:
- ijzergebrek of gebrek aan de vitaminen foliumzuur en vitamine-B12
- erfelijke hemoglobine afwijkingen zoals bij sikkelcelanemie of thallassemie
- erfelijke aandoeningen van rode bloedcellen
- lever afbraak (levercirrose)
- overmatig bloedverlies
- verhoogde afbraak van rode bloedcellen
- nierziekten
- chronische ontstekingsziekten
- slecht functionerend beenmerg (aplastische anemie)
Hematocriet zegt iets over de ruimte die je rode bloedcellen in beslag nemen in je bloed.
De hematocriet meting geeft informatie over het volume dat bloedcellen innemen in het bloed.
Een verlaagd hematocriet duidt op bloedarmoede, bijvoorbeeld veroorzaakt door ijzergebrek. Andere oorzaken van een verlaagd hematocriet kunnen zijn; vitaminegebrek, een bloeding, leverziekten of kanker. Verder onderzoek is nodig om de oorzaak van de bloedarmoede op te sporen.
- een absolute of relatieve vermindering van het aantal erythrocyten (alle vormen van bloedarmoede)
- te veel water in het lichaam (verwatering)
- zwangerschap
Verhoogd hematocriet wordt meestal veroorzaakt door uitdroging. Inname van voldoende vocht lost dit probleem meestal op. Een andere oorzaak van een hoog hematocriet kan de ziekte polycytemia vera zijn. Hierbij worden in het beenmerg te veel rode bloedcellen aangemaakt. Ook komt verhoogd hematocriet voor als de longen niet goed functioneren waardoor het lichaam te weinig zuurstof krijgt. Om dit zuurstofgebrek te compenseren maakt het beenmerg meer rode bloedcellen aan en dat leidt tot verhoogd hematocriet.
- toename van het aantal bloedcellen (polyglobulie)
- uitdroging
- splenomegalie (vergrote milt)
- tumoren
- chronische infecties
- hogere hartbelasting en doorbloedingsstoornis in het weefsel
Hematocriet niet wetenschappelijke interpretatie
Verhoogd hematocriet
Langzaam denken
Trage stofwisseling
Verlaagd hematocriet
Snel denken en gedachtes niet kunnen vasthouden
Snelle stofwisseling
Bloedplaatjes (thrombocyten)
Bloedplaatjes (thrombocyten) spelen een belangrijke rol bij bloedstolling. In het onderzoek wordt het exacte aantal bloedplaatjes gemeten. Bij een te groot aantal bloedplaatjes neemt de kans op bloedstolsels toe en bij een te laag aantal treden gemakkelijk bloedingen op (blauwe plekken). Verhoogde bloedplaatjes komen voor bij Infecties en ontstekingen, ijzergebrek en miltverwijdering kunnen het aantal thrombocyten tijdelijk verhogen. Soms komt een hoog thrombocyten aantal voor zonder aanwijsbare reden en zonder gevolgen. Ook kan in geval van bepaalde beenmergziekten het aantal thrombocyten verhoogd zijn. Bij deze beenmergziekten kan zowel te veel bloeden, als het makkelijker vormen van een stolsel (trombose), voorkomen. Een laag thrombocyten aantal kan worden veroorzaakt door een verminderde aanmaak van thrombocyten in het beenmerg of door een versnelde afbraak in het bloed. In beide gevallen kan het aantal thrombocyten zo laag worden dat er spontaan bloedingen optreden.
De bloedplaatjes worden gevormd in het beenmerg en na ongeveer 10 dagen in de milt weer afgebroken. Ze bezitten geen celkern, ze spelen een sleutelrol in de bloedstolling.
Bij een bloeding wordt er door de bloedplaatjes serotonine afgegeven ter ondersteuning van het samentrekken van de bloedvaten. Zo wordt bloedverlies geminimaliseerd.
- Gemiddelde van het aantal bloedplaatjes wordt uitgedrukt in de MPV-waarde
–Belangrijk om stollingsneiging van het bloed te diagnosticeren of te controleren
Verhoogde thrombocyten:
- Miltverwijdering (Splenectomie)
- Grotere blessures
- Na de geboorte
- Infectieziektes
- zwaar ijzertekort
- Na een belastende sportactiviteit / zware lichamelijke inspanning
- Zeer hoge thrombocyten kan duiden op leukemie
- Bij een hele hoge uitslag is er een verhoogd risico op een vaatafsluiting of thrombose.
Verlaagde thrombocyten
- Virusinfecties
- Gereduceerde bloedvorming (Erythrocyten en leukocyten zijn gelijktijdig verlaagd)
- Vitamine B12-gebrek
- Beschadiging van het beenmerg
- Chemotherapie, bestraling
- Zware metalen, met name lood
- GSM-straling
- Medicatie; reuma-en hormoonpreparaten, plaspillen
- Zeer lage thrombocyten is er een verhoogde kans op bloedingen. Bloedingen in de huid (puntbloedingen) herken je als kleine puntjes in de huid. Het zijn kleine bloeduitstortingen in de huid van de armen, benen, buik of billen. Dit kan echter ook in organen plaatsvinden.
Bloedplaatjes- niet wetenschappelijke interpretatie
Verhoogde trombocyten
Niet verwerkt trauma
Emotionele blokkades
Afsluiten voor liefde
Altijd vooringenomen, overdreven kritisch, iets niet kunnen aannemen
Schuldgevoelens
Verlaagde trombocyten
Staat open voor invloeden van buitenaf
Geen grenzen kunnen stellen
Zeer open-minded

Download hier een voorbeeld uitslag
RDW-CV
RDW-CV staat voor Red Cell Disbtribution Width - Coefficient of Variation. Het betreft een laboratoriumtest die wordt gebruikt om informatie over de variabiliteit en grootte van rode bloedcellen in het bloed te verschaffen.
Een normale RDW-CV waarde geeft weer dat de rode bloedcellen relatief uniform zijn qua grootte. Als de RDW-CV waarde echter te hoog is, kan dit duiden op een breder scala aan verschillende grootte rode bloedcellen, wat kan wijzen op bepaalde medische aandoeningen. Voorbeelden hiervan kunnen zijn: bloedarmoede, vitaminegebrek, beenmergproblemen, ontstekingen, etc.
Het is belangrijk op te merken dat RDW-CV op zichzelf niet diagnostisch is, maar eerder een aanvullende test is die wordt gebruikt in combinatie met andere bloedonderzoeken om een vollediger beeld te krijgen van de gezondheidstoestand van een persoon. Als je zorgen hebt over je RDW-CV waarde of andere bloedwaarden is het raadzaam om dit te bespreken met een medisch professional.
Differenciering van anemievormen ten opzichte van MCV en EBV (RDW)
MCV | RDW | Anemievorm | Mogelijke oorzaak |
Verhoogd | Verhoogd | Macrocytaire anemie met anisocytose | Vitamine B12 tekort en/of foliumzuur te kort |
Verhoogd | Normaal | Macrocytaire anemie zonder anisocytose | Panmyelopathie, verdringing van erythropoese in het beenmerg-medicatie, beenmergschadiging door ionisierende straling |
Normaal | Verhoogd | Normocytaire anemie met anisocytose | Beginnend ijzertekort hemolyische anemie |
Normaal | Normaal | Normozytäre Anamie zonder anisocytose | Chronische ziekten nierfalen, ontstekingen, maldigestie bloedverlies |
Verlaagd | Verhoogd | Microcytaire anemie met anisocytose | Ijzer, koper en vitamine B6 te kort Hemoglobinopathie |
Verlaagd | Normaal | Microcytaire anemie | Thalassamie-syndroom |
Bloedarmoede
Bloedarmoede kan bijvoorbeeld ook het gevolg zijn van:
- acuut bloedverlies door een ongeluk, operatie, bevalling of chronisch bloedverlies door een hevige menstruatie of een ontsteking of tumor in het maag-darmkanaal en de urinewegen.
- Naast een verhoogd verlies van rode bloedcellen kan het ook zijn dat er onvoldoende bloedcellen worden aangemaakt. Meestal wordt dit veroorzaakt door een tekort aan ijzer, maar ook een tekort aan vitamine B12 of foliumzuur kan de boosdoener zijn. Gebrekkige voeding is in Nederland zelden de oorzaak van bloedarmoede. Wanneer je gezond en afwisselend eet, krijg je voldoende bouwstoffen binnen om de rode bloedcellen aan te maken. Zwangere vrouwen en kinderen in de groei kunnen wel een toegenomen behoefte hebben. Er zijn ook aandoeningen die de aanmaak van rode bloedcellen tegenwerken. Zo bestaan er aandoeningen die gezond beenmerg verdringen, waardoor de aanmaak van bloedcellen in het gedrang komt (leukemie) en worden er soms te weinig rode bloedcellen in het beenmerg gevormd (aplastische anemie).
- Een derde oorzaak voor bloedarmoede is een verhoogde afbraak van rode bloedcellen. Dit noemt men ook wel hemolytische anemie. Hierbij worden de bloedcellen voordat hun normale levensduur (120 dagen) is verstreken al vernietigd. Deze afbraak gaat sneller dan dat het beenmerg de rode bloedcellen kan vervangen. Van de hemolytische anemie bestaan erfelijke en niet-erfelijke vormen. Voorbeelden van erfelijke vormen zijn sikkelcelziekte en thalassemie. De niet erfelijke vorm ontstaat bijvoorbeeld door een gebrek aan bepaalde eiwitten of door een reactie van het afweersysteem. Malaria, teken of slangengif kunnen ook deze vorm van bloedarmoede veroorzaken.
Een Kijkje in Je Weerstand met de NLR-Waarde
Naast de gebruikelijke markers in je bloedbeeld, is er nog een interessante maatstaf die vaak over het hoofd wordt gezien: de NLR-waarde, ofwel de neutrofiel-tot-lymfocyt verhouding. Deze waarde biedt inzicht in de balans tussen twee belangrijke spelers in je immuunsysteem - neutrofielen, die de frontlinie vormen tegen infecties, en lymfocyten, die deel uitmaken van je adaptieve immuunsysteem.
Hoe Bereken Je NLR?
Het is verrassend simpel. Je deelt het aantal neutrofielen door het aantal lymfocyten, beide verkregen uit een standaard volledig bloedbeeld.
Waarom is NLR Belangrijk voor Je Weerstand?
De NLR-waarde is als een venster op je immuunsysteem. Een hogere waarde kan een teken zijn van ontsteking of stress in het lichaam. Het is een nuttige aanwijzing voor artsen om dieper te graven, vooral als je vecht tegen een infectie of als je je afvraagt hoe sterk je immuunsysteem is.
Wat Betekent een Afwijkende NLR?
Een NLR die buiten de norm valt, is geen reden tot ongerustheid op zichzelf. Het is een signaal dat er mogelijk meer aan de hand is, en het kan je arts helpen beslissen over eventuele vervolgstappen, zoals aanvullende tests of aanpassingen in je levensstijl.
Door de NLR-waarde in de gaten te houden, krijg je samen met de andere onderdelen van je bloedbeeld een completer beeld van je algehele gezondheid en weerstand. Het is een eenvoudige, maar krachtige manier om inzicht te krijgen in hoe je lichaam functioneert en hoe het reageert op uitdagingen van buitenaf.
Onnodig zorgen maken?
Het is dus altijd zaak om goed te overwegen of je wel een check-up wilt doen, want zelfs uit zo’n klein en standaard bloedonderzoekje als het bloedbeeld kan al informatie komen waar je misschien niet op zit te wachten.
Lees hier de informatiebrochure van het huisartsengenootschap.
De losse waarden van het bloedbeeld moeten altijd in combinatie gezien worden en door een arts geïnterpreteerd worden.
Bijvoorbeeld bloedkanker. Deze vorm van kanker ontstaat in de lymfeklieren. Een ander woord voor bloedkanker is leukemie. Chronische lymfatische leukemie wordt ook wel afgekort tot CLL. Bij deze soort is meestal te zien dat de witte bloedlichaampjes stijgen in de loop van de tijd. Dus als je om de 6 maanden kijkt zie je de witte bloedlichaampjes langzaam oplopen, in tegenstelling tot bij een acute ontsteking, waarbij de witte bloedlichaampjes eenmalig verhoogd zijn.
CLL is de meest voorkomende vorm van leukemie in Nederland. Elk jaar krijgen ongeveer 600 mensen CLL. De ziekte komt vooral voor bij mensen boven de 60 jaar. Maar ook jongere mensen kunnen de ziekte krijgen. Bij mannen komt het 2x zo vaak voor als bij vrouwen.
De ziekte CLL ontwikkelt zich niet bij elke patiënt op dezelfde manier. Ongeveer de helft van de patiënten heeft geen klachten. Bij die mensen wordt de ziekte toevallig ontdekt, bijvoorbeeld tijdens een routineonderzoek, keuring of preventief medisch onderzoek. De ziekte verloopt bij hen traag. Zij hoeven in de eerste 10-15 jaar niet behandeld te worden. Natuurlijk moeten ze wel af en toe op controle komen. Meestal gaan deze mensen uiteindelijk op hoge leeftijd dood aan andere oorzaken dan CLL. De andere de helft van de patiënten heeft milde klachten. Deze nemen in de loop der jaren toe door zwelling van de lymfeklieren, vergroting van de milt en afname van bloedcellen. Deze patiënten worden uiteindelijk behandeld om de klachten te verminderen.
Trek zelf geen conclusies uit het bloedbeeld. Als er iets ergs aan de hand is, volgt een handmatig onderzoek onder de microscoop en een interpretatie van het lab. Als er iets ergs aan de hand is wordt je altijd eerst door ons gebeld. Geef dus altijd je 06 nummer op bij je bestelling, dat wordt alleen hiervoor gebruikt!
Wil je weten hoe het met jouw bloedbeeld is?
In de medische check-up worden naast het bloedbeeld ook nog andere cruciale bloedwaarden gemeten: